Wat is het antifosfolipiden syndroom?
Het antifosfolipiden syndroom is een auto-immuunaandoening waarbij afweerstoffen in het lichaam er voor zorgen dat het bloed gemakkelijker stolt waardoor mensen met het antifosfolipiden syndroom gevoeliger zijn voor het krijgen van trombose of het ontstaan van een herseninfarct.
Hoe wordt het antifosfolipiden syndroom ook wel genoemd?
Kinderen en volwassenen met het antifosfolipiden syndroom hebben een overmaat aan afweerstoffen in het bloed die antifosfolipiden worden genoemd. Een syndroom is een combinatie aan problemen die een gezamenlijke oorzaak hebben. Het antifosfolipiden syndroom wordt afgekort tot de letters APS.
Hughes syndroom
Een andere naam die gebruikt wordt is het Hughes syndroom. Hughes is een arts die dit syndroom beschreven heeft.
Primair of secundair antifosfolipiden syndroom
Het antifosfolipiden syndroom kan het gevolg zijn van het hebben van een andere aandoening (zoals bijvoorbeeld de aandoening SLE). Dit wordt een secundair antifosfolpiden syndroom genoemd. Wanneer er geen sprake is van een andere onderliggende aandoening wordt gesproken van een primair antifosfolipiden syndroom. Primair antifosfolpiden syndroom wordt afgekort tot de letters PAPS.
Trombotisch of obstetrisch antifosfolipiden syndroom
Wanneer het antifosfolipiden syndroom heeft gezorgd voor het ontstaan van trombose wordt gesproken van de trombotische variant. Wanneer het hebben van het antifosfolipiden syndroom heeft gezorgd voor het ontstaan van problemen tijdens de zwangerschap wordt gesproken van de obstetrische variant.
Hoe vaak komt het antifosfolipiden syndroom voor bij kinderen?
Het antifosfolipiden syndroom is een zeldzaam voorkomende aandoening. Het is niet goed bekend hoe vaak deze aandoening bij kinderen voorkomt.

Bij wie komt het antifosfolipiden syndroom voor?
Het antifosfolipiden syndroom komt veel vaker voor bij volwassenen dan bij kinderen. Op de kinderleeftijd komt het antifosfolipiden syndroom het meest op de tienerleeftijd voor, het meest tussen de leeftijd van 9 en 14 jaar.
Het antifosfolipiden syndroom wordt vaker gezien bij kinderen en volwassenen die SLE hebben.
Het antifosfolipiden syndroom kan zowel bij jongens/mannen als bij meisjes/vrouwen voorkomen. Het antifosfolipiden syndroom komt 5 keer vaker bij vrouwen dan bij mannen voor. Op kinderleeftijd is er geen verschil in het voorkomen van het antifosfolipiden syndroom bij jongens of meisjes.
Waar wordt het antifosfolipiden syndroom door veroorzaakt?
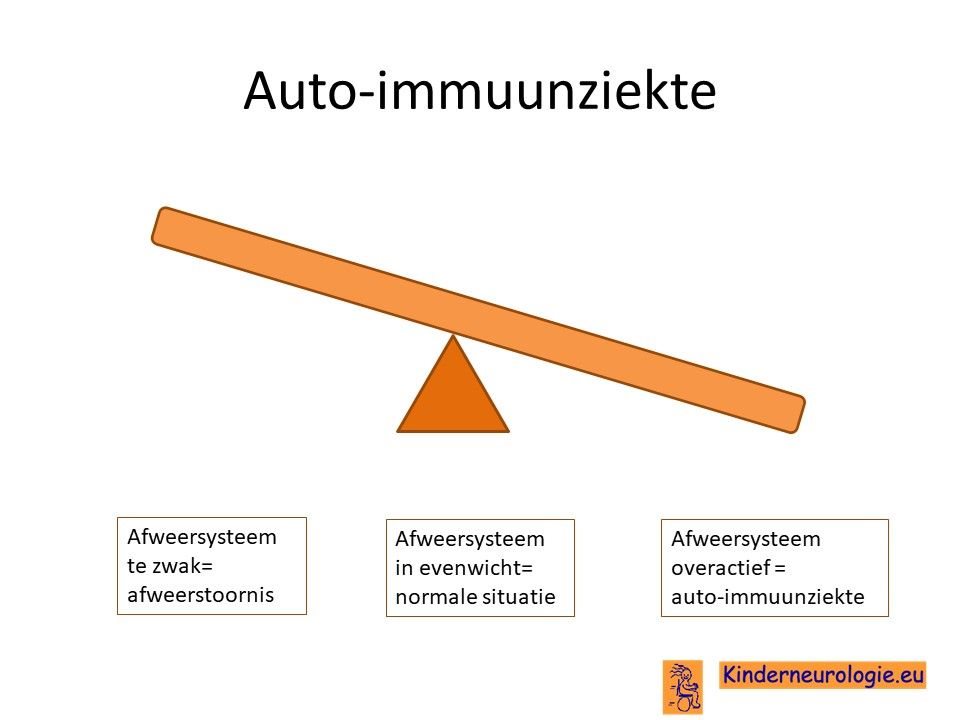
Auto-immuunziekte
Het antifosfolipiden syndroom is een auto-immuunziekte. Dit is een aandoening waarbij het eigen afweersysteem overactief reageert. Het afweersysteem is bedoeld om het lichaam te beschermen tegen bijvoorbeeld bacterieen en virussen. Soms slaat het afweersysteem door en gaat het onderdelen van het eigen lichaam aanvallen alsof dit een bacterie of een virus is die opgeruimd moet worden.
Antistoffen
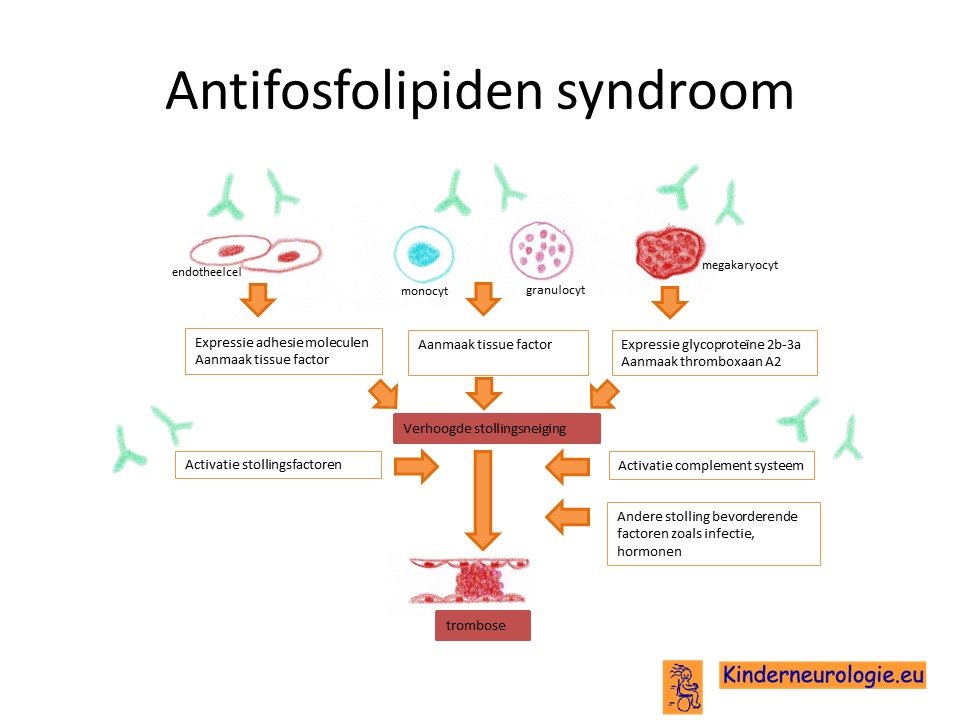
Bij kinderen en volwassen met het antifosfolipiden syndroom maakt het lichaam te veel van de afweerstof antifosfolipide aan. Er bestaan verschillende soorten antifosfolipiden antistoffen zoals lupus-coagulans, anti-cardiolipine antistoffen en anti-beta-2 glycoproteine antistoffen. Vaak wordt de afkorting aPL gebruikt voor antifosfolipiden antistoffen. Antistoffen tegen lupus coagulans geven de grootste kans op het ontstaan van trombose, terwijl anti-cardiolipine de laagste kans geven op het ontstaan van trombose.

Schade aan de bloedvaten
Deze antistoffen zorgen ervoor dat cellen in de wand van bloedvaten (endotheelcellen) en cellen in het bloed (monocyten en neutrofiele granulocyten) overmatig actief worden gemaakt. Deze cellen gaan vervolgens een te veel aan tissue factor maken wat er voor zorgt dat de bloedstolling geactiveerd wordt. Ook ontstaat er een overmaat aan een andere stof die neutrofiele extracellulaire traps (NET's) wordt genoemd. Deze stoffen kunnen zorgen dat de bloedvat beschadigd raakt. Het lichaam probeert deze schade te herstellen door extra bloedplaatjes naar de plek van deze schade te sturen, waardoor ter plekke een bloedstolsel ontstaat. Dit kan zorgen voor het ontstaan van een trombose.
Zwangerschap
Tijdens een zwangerschap kunnen antifosfolipiden antistoffen een onderdeel van het afweersysteem actiever maken dan nodig is. Dit onderdeel wordt het complement systeem genoemd. Ook kunnen cellen in de moederkoek placenta ontstoken raken, waardoor de moederkoek minder goed in staat is om zijn werk te doen en het ongeboren kind in de problemen kan komen en zelfs kan komen te overlijden. De moeder kan hierdoor een miskraam krijgen, een vroeggeboorte of moeten bevallen van een kindje dat al overleden is in de baarmoeder.

Genetische aanleg
Bepaalde veranderingen in het DNA kunnen een kind of volwassene gevoeliger maken voor het krijgen van het antifosfolipiden syndroom. Maar naast deze veranderingen in het DNA zijn andere factoren nodig voordat het antifosfolipiden syndroom ontstaat.
Wat zijn de symptomen van het antifosfolipiden syndroom?
Variatie in klachten
Het antifosfolipiden syndroom kan verschillende klachten geven.Het valt van te voren niet te voorspellen welke symptomen een kind of volwassene zal krijgen. Dat betekent dat onderstaande kenmerken kunnen voorkomen, maar niet hoeven voor te komen.

Geen klachten
Een deel van de mensen die het antifosfolipiden syndroom heeft, heeft hiervan geen klachten.
Trombose
Het antifosfolipiden syndroom kan er voor zorgen dat er een stolsel ontstaat in een ader of in een slager. Dit wordt trombose genoemd. Trombose kan op verschillende plaatsen in het lichaam ontstaan. Zo kan een kind of volwassene een dik been krijgen als gevolg van een trombosebeen, problemen met ademhalen als gevolg van een longembolie of hoofdpijn en uitvalsverschijnselen als gevolg van een sinustrombose in de hersenen.
Herseninfarct
Het antifosfolipiden syndroom kan er voor zorgen dat een herseninfarct ontstaat als gevolg van afsluiting van een slagader in de hersenen. Als gevolg van een herseninfarct kunnen plotseling hersenfuncties uitvallen waardoor problemen ontstaan met bewegen, zien, praten, nadenken en/of voelen.

Bloedarmoede
Een deel van de kinderen en volwassenen met het antifosfolipiden syndroom heeft bloedarmoede. Bloedarmoede kan zorgen voor een bleke huidskleur, vermoeidheid en kortademigheid. Vaak gaat het om een speciale vorm van bloedarmoede die hemolytische anemie wordt genoemd.
Tekort aan bloedplaatjes
Ook heeft een deel van de kinderen en volwassenen met het antifosfolipiden syndroom heen tekort aan bloedplaatjes. Hierdoor bloeden wondjes langer na en kunnen kinderen en volwassenen gemakkelijk last hebben van bloedneuzen of bloedend tandvlees. Soms komen ook kleine rode plekjes op de huid voor (petechien genoemd).
Hartklepafwijkingen
Een deel van de kinderen en volwassenen met het antifosfolipiden syndroom heeft een afwijking aan de hartkleppen. Aan de hartkleppen hangen kleine stolseltjes (vegetaties)
Problemen met de nieren
De nierfunctie kan slechter worden als gevolg van het hebben van antifosfolipiden syndroom. Dit geeft meestal geen klachten.
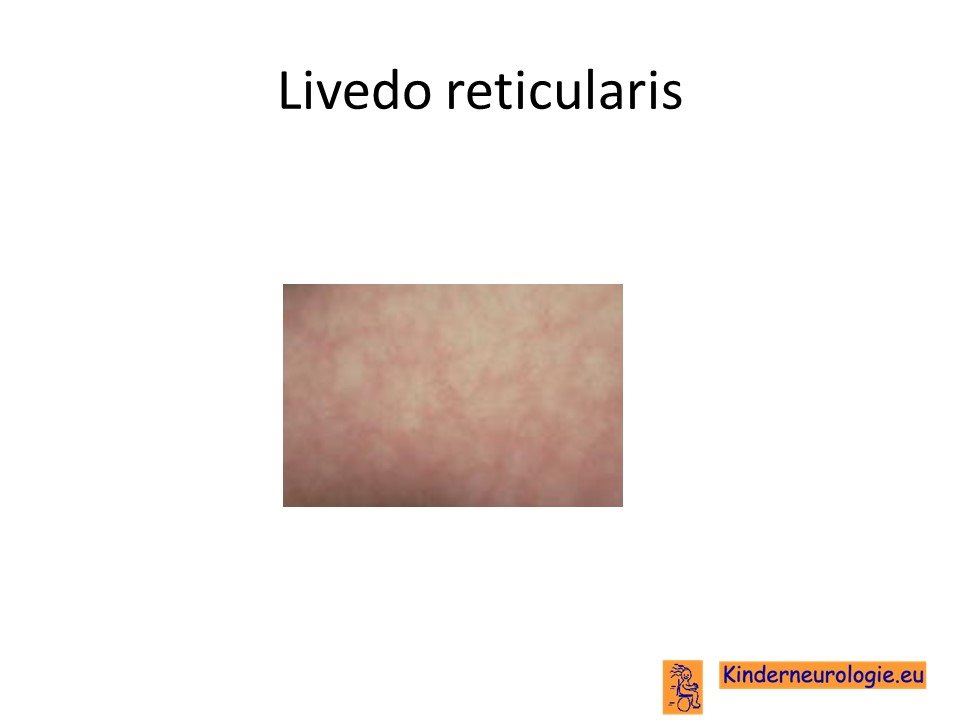
Huid
De huid van kinderen en volwassenen met het antifosfolipiden syndroom kan een speciale gemarmerde verkleuring hebben. Dit wordt livedo reticularis genoemd.
Zwangerschap
Vrouwen met het antifosfolipiden syndroom hebben een verhoogde kans om problemen te krijgen tijdens de zwangerschap. Er bestaat een verhoogde kans op het krijgen van een miskraam, een vroeggeboorte of het overlijden van het kindje in de baarmoeder. Ook heeft de moeder een verhoogde kans om een te hoge bloeddruk te krijgen en/of zwangerschapsvergiftiging. Dit kan weer zorgen voor het achterblijven van de groei van het ongeboren kind of een vroeg geboorte.

Hoe wordt de diagnose antifosfolipiden syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind of volwassene die herhaaldelijk trombose heeft gehad en/of meerdere zwangerschapsproblemen kan de diagnose antifosfolipiden syndroom worden vermoed. Er zal aanvullend onderzoek nodig zijn om deze diagnose te stellen.
Bloedonderzoek
Door middel van bloedonderzoek kan gekeken worden of er antistoffen in het bloed gevonden worden die het antifosfolipiden syndroom kunnen veroorzaken: IgM/IgG anticardiolipine, IgM/IgG anti-beta-2 glycoproteine of lupus coagulans. Belangrijk is dat de diagnose antifosfolipiden syndroom pas gesteld mag worden wanneer het bloedonderzoek 3 maanden later bij herhaling opnieuw verhoogde waardes van antifosfolipiden laat zien. Antifosfolipidenantistoffen kunnen namelijk ook tijdelijk verhoogd zijn nadat een kind of volwassene ziek is geweest en daarna weer normaal worden.
Vaak wordt ook gekeken of er aanwijzingen zijn voor SLE als onderliggende aanleiding om het antifosfolipiden syndroom te ontwikkelen (ANA, C3/C4). Bij een deel van de kinderen en volwassenen is de APTT verlengd (vooral bij mensen die lupus coagulans hebben). Ook wordt er gekeken of er een normaal aantal bloedplaatjes aanwezig is.
Hoe wordt het antifosfolipiden syndroom behandeld?
Ontstolling
Bij kinderen en volwassenen die herhaald trombose, een herseninfarct of zwangerschapsproblemen hebben gehad en het antifosfolipiden syndroom hebben, worden vaak antistollings-medicijnen gegeven om nieuwe problemen te voorkomen. Afhankelijk van welke antifosfolipiden verhoogd zijn, wordt gekozen voor het antistollingsmedicijn clopidogrel of voor sterkere antistollingsmedicijnen zoals acecoumarol of fenprocoumon. Bij deze laatste twee medicijnen moet regelmatig bloed geprikt worden om te beoordelen of een kind of volwassene voldoende van deze medicijnen krijgt. Vaak moeten deze medicijnen levenslang gebruikt worden.
Gezond leven
Door gezond te eten, overgewicht te voorkomen, regelmatig te bewegen, niet te roken en te zorgen voor voldoende rust en ontspanning kan de kans op het ontstaan van problemen als gevolg van het hebben van antifosfolipiden syndroom zo klein mogelijk gemaakt worden.
Begeleiding
Een maatschappelijk werkende of een psycholoog kunnen begeleiding geven bij het verwerken van het hebben van het antifosfolipiden syndroom en alles wat daarbij komt kijken.

Indien u graag in contact zou willen komen met andere ouders die een kind hebben met het antifosfolipiden syndroom kunt u een oproep plaatsen op het forum van deze site onder het kopje contact met andere ouders.
Wat betekent het antifosfolipiden syndroom voor de toekomst?
Verhoogde kans op krijgen van trombose
Kinderen en volwassenen met het antifosfolpiden syndroom hebben een verhoogde kans op het krijgen van een trombose in een ader of slagader. Door het gebruik van antistollingsmedicijnen wordt de kans op het ontstaan van trombose een stuk kleiner.
Restklachten
Na het doormaken van een trombose treedt vaak herstel van klachten op. Soms blijven er restklachten bestaan.
Tandarts
Het is belangrijk dat de tandarts op de hoogte is van het gebruik van antistollingsmedicijnen. Voor bepaalde tandartsbehandelingen kan het nodig zijn om de antistollingsbehandeling tijdelijk te stoppen. Uiteraard moet dit altijd in overleg met de behandelend arts.
Levensverwachting
Het hebben van het antifosfolipiden syndroom kan van invloed zijn op de levensverwachting, maar dit hoeft ook niet het geval te zijn. Dit zal er mee samenhangen welke klachten ontstaan als gevolg van het hebben van het antifosfolipiden syndroom. Een ernstig herseninfarct of een longembolie kunnen van invloed zijn op de levensverwachting.
De pil
Het gebruik van bepaald type anticonceptiepil verhoogt de kans op het krijgen van trombose. Daarom wordt vrouwen met het antifosfolipiden syndroom geadviseerd om niet dit type pil te gebruiken, maar om te kiezen voor een andere vorm van anticonceptie.
Kinderen krijgen
Het hebben van het antifosfolipiden syndroom heeft gevolgen voor het verloop van een zwangerschap. Het is daarom belangrijk dat vrouwen met het antifosfolipiden syndroom voordat ze zwanger worden een afspraak maken bij de gynaecoloog zodat afgesproken kan worden hoe de zwangerschap het beste kan worden begeleid. Ook is het vaak nodig om tijdens de zwangerschap andere antistollingsmedicijnen (laag moleculair heparine en aspirine) te gebruiken. De zwangerschap zal deels begeleid worden door een gynaecoloog en er zullen regelmatig controles nodig zijn tijdens de zwangerschap. Vrouwen met het antifosfolipiden syndroom zullen in het ziekenhuis moeten bevallen. De kans dat een kind van een ouder met het antifosfolipiden syndroom zelf het antifosfolipiden syndroom is licht verhoogd.

Hebben broertjes en zusjes ook een vergrote kans om ook het antifosfolipiden syndroom te krijgen?
Het antifosfolipiden syndroom is op zich geen erfelijke aandoening, maar bepaalde kenmerken in het DNA maken een persoon wel gevoeliger voor het ontwikkelen van het antifosfolipiden syndroom. Daarom hebben broertjes en zusjes een licht verhoogde kans om zelf ook het antifosfolipiden syndroom te krijgen ten opzichte van andere kinderen die geen familie zijn, maar deze kans is wel heel klein.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
www.nvle.org
(Nederlandse vereniging voor mensen met lupus, APS, sclerodermie en MCTD
Referenties
- Anti-phospholipid syndrome: clinical spectrum and therapeutical/prophylactic strategies in the pediatric population. Rigante D, Gaspari S, Bersani G, Stabile A. Eur Rev Med Pharmacol Sci. 2008;12:47-53
- Pediatric antiphospholipid syndrome. Aguiar CL, Soybilgic A, Avcin T, Myones BL. Curr Rheumatol Rep. 2015;17:27
- Pediatric antiphospholipid syndrome. Madison JA, Zuo Y, Knight JS. Eur J Rheumatol. 2019;7S:1-10.
- Pediatric Antiphospholipid Syndrome: from Pathogenesis to Clinical Management. Rosina S, Chighizola CB, Ravelli A, Cimaz R. Curr Rheumatol Rep. 2021;23:10
Auteur: JH Schieving
Laatst bijgewerkt: 24 december 2022 voorheen: 30 november 2022
